月1回の抄読会も今回で31回目でした。近隣の先生方とNEJMという米国医学誌の勉強会をしています。今回の論文タイトルは“Clouded by Smoke”でした。いつものようにAIを用いて論文内容を要約してみます。今回はChat GPT 5.2 Thinkingを利用しました。
1) 症例の要約
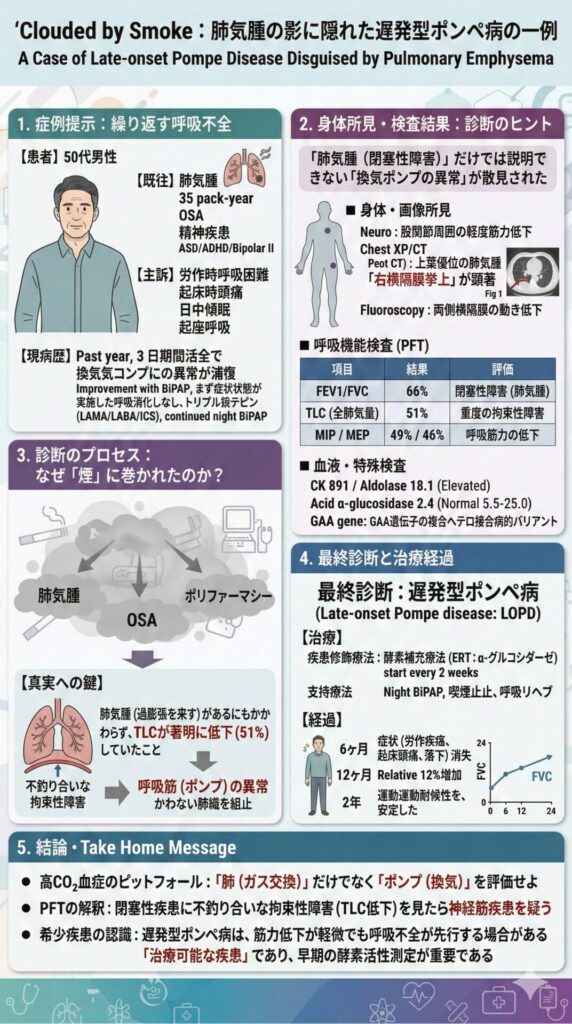
50歳男性。既往に肺気腫、閉塞性睡眠時無呼吸(OSA)、複数の神経精神疾患(ASD、ADHD、双極II型、PTSD)。喫煙1日1箱(35 pack-year)。過去1年で高二酸化炭素血症(高CO₂血症)による呼吸不全で3回入院し、いずれもBiPAPで改善していた。
外来受診時も、禁煙指導や吸入3剤(ICS/LABA/LAMA)+夜間BiPAP、鎮静性のある向精神薬中止後にもかかわらず、労作時呼吸困難・起床時頭痛・日中傾眠・思考のもや(mental fog)・起座呼吸が残存。検査で拘束性換気障害+呼吸筋(横隔膜)機能低下と、CK/アルドラーゼ上昇を認め、最終的に遅発型ポンペ病(late-onset Pompe disease)と診断され、酵素補充療法で呼吸苦や転倒・傾眠エピソードが改善した。
2) 行われた検査および検査結果(できる限り網羅して詳細に)
身体所見・バイタル
- 体温:発熱なし
- 心拍数:108/分
- 血圧:119/63 mmHg
- SpO₂:安静時95%、歩行で93%(室内気)
- BMI:25.3
- 呼吸:呼吸音全体に減弱、wheeze/crackle/rhonchiなし、打診で左右差なし
- 心臓:整、雑音なし、JVDなし、下肢浮腫なし
- 神経筋:股関節外転・伸展が軽度低下(ただし重力には抗せる)、他の近位・遠位筋力は概ね正常、筋緊張正常、反射・歩行正常
画像
- 胸部X線:低肺気量、右上肺野の透亮性亢進、右横隔膜挙上(Fig 1A)
- 胸部CT:上葉優位の重度傍隔壁型肺気腫、肺尖部の中等度瘢痕、右優位の横隔膜挙上(Fig 1B)
- 心エコー:収縮・拡張能とも正常、シャントなし、弁膜症なし
- 頸椎MRI:頸椎症、C3〜C6神経根レベルで軽度中心管狭窄
呼吸機能検査(PFT)
- スパイロ:
- FEV1 1.95 L(予測46%)
- FVC 2.96 L(予測54%)
- FEV1/FVC 66%(正常>70%)→閉塞性要素
- 肺気量:
- TLC 3.88 L(予測51%)→強い拘束性要素
- RV 1.47 L(予測67%)
- RV/TLC 38%(正常<35%)→air trapping/呼吸筋弱化でも上がり得る
- 呼吸筋力:
- 最大吸気圧(MIP)予測49%
- 最大呼気圧(MEP)予測46%
- DLCO(1回呼吸法):完遂できず
血液・免疫・炎症
- 血算・電解質:正常
- CRP:正常
- IgE:正常
- α1アンチトリプシン:正常
- 自己抗体:SLE、強皮症、RA、MCTD、Sjogren、抗合成酵素症候群、多発筋炎、重症筋無力症を示唆する所見なし
動脈血ガス(ABG)
- 外来(室内気):pH 7.42、PaCO₂ 47 mmHg(上限付近)、PaO₂ 93 mmHg
- 初回入院時(O₂ 10 L/分):pH 7.08、PaCO₂ 113 mmHg、PaO₂ 181 mmHg
肝・筋逸脱酵素
- AST 64、ALT 66(軽度上昇、いずれも基準10–50)
- γGTP、ALP、アルブミン:正常
- CK 891(基準39–308)
- アルドラーゼ 18.1(基準<7.7)
神経生理・横隔膜評価
- 心電図:洞調律
- 胸部透視(fluoroscopy):右横隔膜挙上、両側横隔膜の動き低下、奇異性運動なし
- 神経伝導検査:両側横隔神経の反応消失
- 針筋電図(EMG):左三角筋・左円回内筋・左棘下筋に神経原性変化、活動性脱神経なし →慢性C5–C6神経根障害を示唆
ポンペ病の確定検査
- 乾燥血液スポット:酸性α-グルコシダーゼ活性 2.4 nmol/時/mg(正常5.5–25.0)
- 遺伝学的検査(GAA遺伝子):複合ヘテロ接合の病的バリアント
- c.-32-13T→G
- c.525del
→ポンペ病と確定
3) 最初に疑われた病名/最終診断/根拠となった検査結果
最初に疑われた(入院時・当初の説明)
- 肺気腫による換気障害
- OSA(睡眠時低換気)
- 向精神薬などのポリファーマシーによる呼吸抑制
→これらの合併で高CO₂血症性呼吸不全を繰り返す、と解釈されていた
その後の鑑別(外来で再評価)
- 肺気腫だけでは説明しづらい強い拘束性障害(TLC 51%)
- 横隔膜機能障害(挙上+運動低下)
- 神経筋疾患(ALS、重症筋無力症、肢帯型筋ジストロフィーなど)
- 炎症性筋疾患(ただし自己抗体・炎症反応は否定的)
- 横隔神経障害(Parsonage–Turner、腫瘍浸潤などは状況的に乏しい)
最終診断
- 遅発型ポンペ病(Late-onset Pompe disease)
診断の根拠になった所見(この症例で特に決め手)
- PFT:閉塞(肺気腫)に加えて、TLC低下の強い拘束性障害+MIP/MEP低下
- 画像:横隔膜挙上(右優位)
- 透視:両側横隔膜運動低下
- 神経伝導:両側横隔神経無反応
- 血液:CK/アルドラーゼ上昇(筋疾患の示唆)
- 確定:酸性α-グルコシダーゼ活性低下+GAA病的変異(複合ヘテロ)
4) 患者の受けた治療と最終経過
当初(繰り返す高CO₂血症性呼吸不全)
- 入院ごとにBiPAPで治療 → 数日でCO₂と意識状態が正常化
- COPD治療として吸入 budesonide–formoterol–glycopyrrolate(ICS/LABA/LAMA)開始
- CPAP導入後、5か月前からBiPAPへ移行
- 鎮静の懸念がある向精神薬(ziprasidone、olanzapine)中止
診断後(遅発型ポンペ病)
- 静注 α-グルコシダーゼ(酵素補充療法)を2週ごとに開始
経過
- 6か月:呼吸困難が軽快、歩行距離が延長、傾眠・転倒エピソード再発なし
- 12か月:FVCが治療前より相対的に12%増加
- 2年:禁煙達成+呼吸リハビリ完了。酵素補充療法+夜間BiPAP+吸入3剤継続。筋力と運動耐容能を維持
5) Figure を順番に解説
Figure 1(胸部画像:X線とCT)
- Fig 1A(X線):低肺気量、右上肺野の透亮性亢進(=肺気腫の所見)、そして右横隔膜挙上が目立つ。
- Fig 1B(冠状断CT):上葉優位の重度傍隔壁型肺気腫(複数のアスタリスクで強調)に加え、左右の横隔膜挙上(右がより高度)が示され、肺そのものの閉塞性病変だけでなく「呼吸筋(横隔膜)」の問題を疑わせる。
Figure 2(遅発型ポンペ病の多臓器症状の概略図)
- 遅発型ポンペ病が呼吸器・筋骨格・消化器・心血管・神経にまたがる疾患であることを模式化。
- この患者で実際にみられた所見にアスタリスク(*)が付いており、呼吸不全/睡眠時無呼吸/呼吸困難/起座呼吸、および近位筋力低下/筋痛が該当する。
6) 生存例:もっと早く適切な診断ができていた可能性
この患者は生存し、治療反応も良好でした。より早期診断の余地としては、以下が「肺気腫・OSA・薬剤性」で片付ける前に引っかかるサインです。
- 繰り返す高CO₂血症性呼吸不全が、COPD/OSAの説明だけでは不自然に重い(初回入院時 PaCO₂ 113、pH 7.08)
- PFTで閉塞に加えてTLCが著減(51%)しており、典型的な肺気腫(むしろ過膨張)と合わない
- 起床時頭痛、日中傾眠、起座呼吸など、慢性低換気・呼吸筋弱化を示唆する症状が揃っている
- 画像で横隔膜挙上が明瞭(Fig 1)
- CK/アルドラーゼ上昇があり、呼吸器疾患だけでなく筋疾患を考える材料が出ていた
したがって、少なくとも「2回目の高CO₂入院」以降の段階で、
(1) 肺気腫に不釣り合いな拘束性障害+(2) 横隔膜所見+(3) 筋逸脱酵素上昇
が揃えば、早期に“遅発型ポンペ病を含む代謝性ミオパチー”のスクリーニング(GAA酵素活性)へ進めた可能性はあります。
7) 最終診断(遅発型ポンペ病)について要約
- 病態:ライソゾーム酵素である酸性α-グルコシダーゼ(GAA)欠損によりグリコーゲンが骨格筋などに蓄積する常染色体劣性疾患。
- 臨床像:遅発型は残存酵素活性があり(本文では“正常の40%未満”と記載)、発症年齢は幅広い。典型は近位筋力低下と呼吸筋障害(低換気、睡眠呼吸障害、呼吸不全)。心病変は乳児型ほど前景に出ない(まれ)。
- 診断:乾燥血液スポット等でのGAA酵素活性低下、および遺伝子検査で確定。
- 治療:中心は酵素補充療法(ERT)+呼吸管理(NIV、排痰・リハ)、運動・栄養、合併症監視。ERTで6分間歩行やFVCの改善が示されている、という整理が本文にあります。
8) ガイドラインを調べて解説
※この環境ではオンライン検索(webツール)が無効のため、最新のガイドライン本文を直接“検索して引用”することはできません。ただし、本症例PDF内に「遅発型ポンペ病の臨床ガイドライン」等の参照があり(例:Rev Neurol 2012のガイドライン、GeneReviews 2025など)、それらを踏まえ、一般的に推奨される管理の骨子をこの論文記載の範囲で整理します。
遅発型ポンペ病の管理(論文内の記載に基づく“ガイドライン的”ポイント)
- 多職種・多診療科での包括管理:障害される臓器系が多いため、関連サブスペシャリストの連携が重要。
- 疾患修飾療法:酵素補充療法(ERT)
- 標準:alglucosidase alfa(本文で標準治療と記載)
- 代替・新規:avalglucosidase alfa(非劣性)、cipaglucosidase alfa+miglustat(一部アウトカムで優越の可能性)といった選択肢にも言及。
- 課題:免疫反応、投与負担。
- 呼吸の定期評価とサポート
- 肺機能(特にFVC)などの追跡、必要に応じたNIV(本例ではBiPAP継続)。
- 運動機能・筋力の定期評価
- 歩行能力、筋力、疲労、疼痛、脊柱変形などを継続監視。
- 遺伝カウンセリング
- 診断確定により、家族のリスク評価や出生前・着床前検査の議論が可能になる。
9) 論文タイトル「Clouded by Smoke」の意味
直訳すると「煙で曇る/煙に霞む」です。ここでの“Smoke(煙)”は、文字通りの喫煙や肺気腫(COPD)の存在を指しつつ、臨床的には
- 「喫煙歴+肺気腫+OSA+薬剤」というもっともらしい説明(煙)が濃すぎて、
- 真の原因である神経筋疾患(遅発型ポンペ病)が見えにくくなっていた(clouded:曇っていた)
という二重の含意になっています。まさに、肺疾患の“煙”が鑑別の視界を曇らせた症例、というタイトルです。
バーチャルカンファレンスもAIにお願いしました。
1. はな子先生(研修医1年目)による要約プレゼン
はな子先生:
「本日の症例をまとめます。50歳男性で、肺気腫とOSAがあり、喫煙歴も長い方です。過去1年に高二酸化炭素血症(PaCO₂ 113 mmHgのことも)による呼吸不全で複数回入院し、BiPAPで改善していました。
当初は“肺気腫+OSA+向精神薬の影響”で説明されていましたが、外来で見直すと、禁煙指導や吸入治療、鎮静性薬剤中止、夜間BiPAPをしても、労作時呼吸困難、起床時頭痛、日中傾眠、思考のもや、起座呼吸が残りました。
検査ではスパイロで閉塞性もありますが、それ以上にTLC 51%と拘束性障害が強いのが目立ちました。さらにMIP/MEPも低下していて呼吸筋低下が疑われました。画像では右優位の横隔膜挙上があり、透視で両側横隔膜運動低下。神経伝導で両側横隔神経反応が消失していました。血液ではCKとアルドラーゼ上昇があり、筋疾患も疑われました。
最終的に乾燥血液スポットで酸性α-グルコシダーゼ活性低下、遺伝子検査でGAA遺伝子の複合ヘテロ病的変異が見つかり、遅発型ポンペ病と診断されました。酵素補充療法を開始すると、呼吸困難や傾眠・転倒が改善し、FVCも改善しました。」
2. 討論
サトシ先生(指導医・15年目):
「まとめ良いね。ポイントは“肺気腫があるから呼吸不全”で止めず、拘束性障害と横隔膜所見を拾ったことだね。遅発型ポンペ病は呼吸筋障害が前面に出ることがある。」
質問①:なぜCOPD/OSAだけでは説明しきれないのか?
はな子先生:
「質問です。肺気腫とOSAがあると、CO₂が上がるのはわかるんですが、今回“それだけでは説明できない”と判断した決め手はどこですか?」
サトシ先生:
「一番は肺機能のパターンだね。COPD主体なら、一般にTLCはむしろ増えたり保たれやすい。でもこの症例はTLC 51%と強い拘束がある。
さらに、症状として起座呼吸、起床時頭痛、日中傾眠が強くて、睡眠時低換気・呼吸筋不全の匂いがする。画像の横隔膜挙上も後押し。
つまり“閉塞性(肺気腫)”だけじゃなく、“換気ポンプ(呼吸筋)”が壊れてるサインが揃っていた。」
質問②:横隔神経伝導が消失=神経の病気?筋肉の病気?
はな子先生:
「横隔神経の反応が消失していて、EMGでは神経原性変化もありました。これって“神経疾患”を強く考える所見ですよね?ポンペ病みたいな筋疾患でもこうなるんでしょうか?」
サトシ先生:
「そこは良い着眼点。確かに“横隔神経が反応しない”は神経の問題に見える。でも、実臨床では
- 測定の技術的要因
- 重度の横隔膜筋の障害で信号が拾いにくい
- 神経筋接合部や筋側の問題
などで“神経伝導がはっきりしない”ことがある。
また、遅発型ポンペ病は呼吸筋(横隔膜含む)優位のミオパチーとして出ることがあり、結果として横隔膜の動きが落ちる。
この症例は、CK/アルドラーゼ上昇があって筋疾患の方向にも矢印が向いていたし、自己免疫性筋炎や重症筋無力症は否定的。最終的にGAA酵素活性低下+遺伝子で確定した、という流れ。」
質問③:ポンペ病を疑う“早期サイン”は何?
はな子先生:
「遅発型ポンペ病って、もっと四肢近位筋力低下が強いイメージでした。この症例だと筋力低下が軽く見えて、気づきにくい気がします。早期に疑うコツってありますか?」
サトシ先生:
「まさに落とし穴だね。遅発型は“歩けるし筋力もそこそこ”でも、呼吸筋が先にやられることがある。疑うコツは3つ。
- 原因不明の高CO₂(特に繰り返す、重い、説明がつきにくい)
- PFTで**不釣り合いな拘束性障害(TLC低下)**や、座位/臥位でのFVC低下(※この症例は臥位比較の記載は少ないけど考え方として重要)
- 横隔膜挙上や動きの低下、そして軽度でもCK上昇
このセットが揃ったら、ポンペ病は“レアだけど、見つける価値が高い”疾患。なぜなら治療(ERT)があるから。」
治療・フォローの要点
はな子先生:
「治療は酵素補充療法でしたが、呼吸管理はどう組み立てますか?」
サトシ先生:
「基本は二本立て。
- 疾患修飾:ERT(定期投与)
- 支持療法:NIV(BiPAPなど)、睡眠時低換気の評価、リハビリ、感染予防、排痰、栄養・運動
そしてフォローは、FVCや運動耐容能、夜間換気を継続的に見ていく。症例でもFVCが改善して、転倒や傾眠エピソードが減ったのが重要なアウトカムだね。」
3. タケシ教授(内科学教授)によるまとめ
タケシ教授:
「議論を総括します。今回の学びは、“煙(smoke)”=喫煙歴・肺気腫・OSA・薬剤という、もっともらしい説明が強すぎると、真因が見えなくなる点です。
この症例の転機は、
- COPDにしては不自然な強い拘束性障害(TLC低下)
- 横隔膜挙上+運動低下という換気ポンプの異常
- CK/アルドラーゼ上昇という筋疾患の手がかりを丁寧に拾い、神経筋疾患へ舵を切ったことでした。
最終診断の遅発型ポンペ病は、呼吸筋障害が前面に出ることがあり、歩けていても見逃され得ます。しかし、確定すれば酵素補充療法という介入が可能で、予後やQOLを変えうる。
Take Home Message:
- 高CO₂血症を見たら“肺”だけでなく“換気ポンプ(呼吸筋)”を必ず評価する。
- COPDがあっても、TLC低下や横隔膜所見があれば神経筋疾患を疑う。
- 遅発型ポンペ病は“治療できる希少疾患”なので、疑った時点で酵素活性の測定を早めに検討する。
以上でカンファレンスを終わります。
症例をGemini 3 Nanobanana2でポスターにしてもらいました。
AIの進化には日々驚かされます。AIの力も借りながら勉強を続けていきます。
最後にいつものハートくんの漫画も作成しておりますので紹介いたします。





コメント